Μη επεμβατικός προγεννητικός έλεγχος
Cell Free DNA Test – NIPT
H προγεννητική διάγνωση περιλαμβάνει όλες τις πιθανές μεθόδους διάγνωσης και διαλογής πληθυσμού, με τις οποίες είναι δυνατή η ανίχνευση ή ο αποκλεισμός χρωμοσωμικών, δομικών, γενετικών και λειτουργικών ανωμαλιών και βλαβών του εμβρύου. Για την επίτευξη αυτών των στόχων υπάρχουν σήμερα στη διάθεση του ιατρικού κόσμου επεμβατικές και μη μέθοδοι από το πρώτο έως και το τρίτο τρίμηνο της εγκυμοσύνης.
Στις επεμβατικές διαγνωστικές μεθόδους περιλαμβάνονται:
- Η λήψη τροφοβλάστης (CVS)
- Η αμνιοπαρακέντηση
- Η λήψη εμβρυικού αίματος ενδομήτρια
- Η εμβρυοσκόπηση
Στις μη επεμβατικές μεθόδους από την άλλη υπάγονται:
- Ο υπερηχογραφικός έλεγχος για τη διάγνωση μορφολογικών δομικών ανωμαλιών του εμβρύου, την ανίχνευση δεικτών ενδεικτικών χρωμοσωμικών ανωμαλιών και την παρακολούθηση της εμβρυικής ανάπτυξης.
- Η αναζήτηση από το αίμα της μητέρας εμβρυικών κυττάρων ή εμβρυικού DNA (cell free DNA).
Πότε ενδείκνυται το CVS ή η αμνιοπαρακέντηση;
Και οι δυο είναι διαγνωστικές μέθοδοι προγεννητικού ελέγχου και προτείνονται από τον ιατρό όταν υπάρχει αυξημένος κίνδυνος για χρωμοσωμικές ανωμαλίες όπως το σύνδρομο DOWN, σε συγγενείς ανωμαλίες του εμβρύου, σε περιπτώσεις χρωμοσωμικής ανωμαλίας μέσα στην οικογένεια, όπως επίσης και για τη διάγνωση παθήσεων όπως η μεσογειακή αναιμία, η κυστική ίνωση, μεταβολικά νοσήματα και λοιμώξεις η αν οι μέλλοντες γονείς επιθυμούν να αποκλείσουν την 0.4 – 2.5% πιθανότητα οποιοδήποτε δομικά φυσιολογικό έμβρυο να έχει έυρημα στο μοριακό καρυότυπο.
Το CVS γίνεται κυρίως στο πρώτο τρίμηνο , μέχρι την 14η βδομάδα , ενώ η αμνιοπαρακέντηση εκτελείται μετά την 16η εβδομάδα κυήσεως.
Ποιές είναι οι επιπλοκές ;
Τυχαιοποιημένες μελέτες έχουν δείξει ότι το ποσοστό αποβολής μετά από λήψη τροφοβλάστης (CVS) είναι ίδιο με την εμβρυική απώλεια μετά από αμνιοπαρακέντηση δευτέρου τριμήνου. Υπήρχε μόνο μία τυχαιοποιημένη μελέτη πού συνέκρινε τους κινδύνους της αμνιοπαρακέντησης με γυναίκες που έκαναν μόνο υπερηχογράφημα. Σύμφωνα με αυτή τη μελέτη (Tabor 1986) το ποσοστό αποβολής μετά από αμνιοπαρακέντηση ήταν κατά 1% υψηλότερο . Σήμερα τα ποσοστό αποβολής από επεμβατικές διαδικασίες περιγράφεται πολύ μικρότερο , 0.1% – 0.3%.
Είναι η ηλικία της μητέρας ένδειξη για αμνιοπαρακέντηση;
Αναπαραγωγική ηλικία άνω των 35 ετών ΔΕΝ αποτελεί από μόνη της ένδειξη αμνιοπαρακέντησης, αφού με μόνη αυτή ως ένδειξη μπορούμε να διαγνώσουμε μόνο το 30% των εμβρύων με σύνδρομο DOWN με ψευδώς θετικά αποτελέσματα περίπου 5%. Άρα αν κάνουμε αμνιοπαρακέντηση μόνο με βάση την ηλικία της μητέρας, θα πρέπει να κάνουμε 140 αμνιοπαρακέντήσεις για να βρούμε 1 παιδί με σύνδρομο Down ή να έχουμε απώλεια ενός φυσιολογικού εμβρύου για κάθε δύο έμβρυα με σύνδρομο Down.
Τι είναι το Cell Free DNA test;
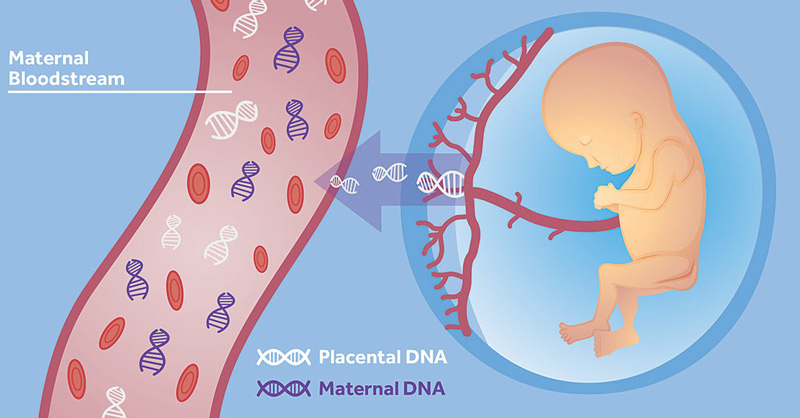
Έχει ανακαλυφθεί οτι ένα δείγμα αίματος που λαμβάνεται από τη μητέρα μετά τη 10η εβδομάδα κύησης, περιλαμβάνει σε 10% ποσοστό αίμα από το έμβρυο. Έτσι μπορούμε πλέον με σιγουριά και εξελιγμένες μεθόδους μοριακής ανάλυσης να ανιχνεύσουμε τις πιο συχνες Τρισωμίες (χρωμοσωμικές ανωμαλίες με περισσότερα χρωμοσώματα εκ του φυσιολογικού, οπώς σύνδρομο Down , σύνδρομο Edward’s και σύνδρομο Patau) με ποσοστά ανίχνευσης > 99%, 97% και 92% αντίστοιχα (cell free DNA)
Ποιά είναι τα πλεονεκτήματα αυτού του τεστ;
- Πρόκειται για μη επεμβατικό τεστ , αφού αυτό που χρειάζεται είναι μόνο λίγα ml φλεβικού αίματος από τη μητέρα.
- Δεν ενέχει κίνδυνο αποβολής
- Έχει μεγάλη διαγνωστική ακρίβεια αφού μπορεί να διαγνώσει >99% των μωρών με σύνδρομο Down, 97% των μωρών με Τρισωμία 18 και 92% των μωρών με Τρισωμία 13.
- Ψευδώς θετικά αποτελέσματα 0.08%, 0.15% και 0.2% για τηις Τρισωμίες 21, 18 και 13 αντίστοιχα.
- Εφαρμόζεται σε μονήρεις και δίδυμες κυήσεις.
- Εφαρμόζεται σε κυήσεις τεχνητής γονιμοποίησης (IVF) ακόμα και σε περιπτώσεις δανεικού ωαρίου (donor egg) /τρίδυμης κύησης
- Με την εισαγωγή νέας τεχνολογίας ανάλυσης (NGS) λαμβάνονται πληροφορίες για κάποια μικροελλειπτικά σύνδρομα καθώς και για ανωμαλίες του φύλου με ή χωρίς περαιτέρω ανάλυση επιπλέον χρωμοσωμάτων (RATs).
Είναι διαγνωστικό τεστ;
O Μη Επεμβατικός Προγεννητικός Έλεγχος δεν αποτελεί διαγνωστική μέθοδο αλλά μέθοδο διαλογής (screening test) με τη μεγαλύτερη ακρίβεια ως τώρα , σε σύγκριση με τον καθιερωμένο συνδυαστικό προγεννητικό έλεγχο Α κ Β τριμήνου.
Σε ποιές γυναίκες μπορεί να εφαρμοστεί;
Το συγκεκριμένο τεστ μπορεί να εφαρμοστεί στις εγκύους, προτεινόμενο ως επιλογή στο ζευγάρι που θα ήθελε ένα ακίνδυνο τεστ, που θα τους καθησύχαζε για το καλώς έχειν του εμβρύου, αποκλείοντας συνολικά στο 97% τις πιο συχνες χρωμοσωμικές ανωμαλίες( Τρ 21, 18, 13)
- Σε γυναίκες που έχουν αυξημένο κίνδυνο από την αυχενική διαφάνεια να έχουν μωρό με χρωμοσωμική ανωμαλία (ρίσκο >1/100), αλλά μικρότερο από 1/10.
- Σε γυναίκες που έχουν διάμεσα χαμηλό κίνδυνο για χρωμοσωμικές ανωμαλίες κίνδυνος 1/101 – 1/2500
- Σε γυναίκες με προηγούμενο ιστορικό κύησης με χρωμοσωμική ανωμαλία
- Σε γυναίκες με κύηση υψηλού κινδύνου δυνητικά για αποβολή από κάποιο επεμβατικό τεστ (αμνιοπαρακέντηση, CVS), όπως σε περιπτώσεις αιματώματος / κολπικής αιμόρραγίας πρώτου τριμήνου/ πολύδυμες κυήσεις.
Πώς γίνεται το τεστ;
Απαιτείται πάντα υπερηχογραφική εξέταση του εμβρύου, προς καταγραφή της εμβρυικής καρδιακής λειτουργίας και αποκλεισμό δομικών ανωμαλιών. Αμέσως μετά παίρνουμε λίγο αίμα από τη μητέρα και το στέλνουμε στο σχετικό εργαστήριο του που παρέχει το τεστ με ασφάλεια.
Πότε μπορεί να γίνει το cell free DNA test;
Το τεστ προτείνεται να γίνεται από τις 10 έως και τις 40 εβδομάδες κύησης, με ιδανική ηλικία κύησης τη 12η εβδομάδα κατά τη διεξαγωγή της εξέτασης της αυχενικής διαφάνειας, ώστε το ζευγάρι να γνωρίζει νωρίς τα αποτελέσματα καθώς και τον ανασυνδιασμένο τελικό κίνδυνο για χρωμοσωμικές ανωμαλίες.
Πότε περιμένουμε να έχουμε τα αποτελέσματα;
Τα αποτελέσματα από το τεστ τα έχουμε συνήθως σε 5 με 15 ημέρες και το ζευγάρι ενημερώνονται αμέσως τηλεφωνικά .
Υπάρχει πάντα αποτέλεσμα;
Σε 1% των περιπτώσεων δεν προκύπτει αποτέλεσμα από το τεστ και αυτό οφείλεται σε τεχνικό σφάλμα κατά την ανάλυση του δείγματος (πχ. μικρό ποσοστό ανίχνευσης κλάσματος εμβρυικού αίματος στο αίμα της μητέρας).Σε αυτή την περίπτωση καλούμε το ζευγάρι να επαναλάβουμε το τεστ ΔΩΡΕΑΝ και αναμένουμε τα νέα αποτελέσματα, τα οποία θα τα έχουμε σε ποσοστό στατιστικά 50%, λόγω προηγούμενης αποτυχίας της ανάλυσης.
Πώς εκφράζονται τα αποτελέσματα και ποια είναι τα καινούργια δεδομένα για τη σωστή ερμηνεία του αποτελέσματος;
Το αποτέλεσμα που παίρνουμε είναι χαμηλού κινδύνου (καλό αποτέλεσμα) ή αυξημένου κινδύνου (κακό αποτέλεσμα).
Το αποτέλεσμα χαμηλού κινδύνου σημαίνει ότι ο κίνδυνος για χρωμοσωμικές ανωμαλίες από την εξέταση της αυχενικής διαφάνειας μειώνεται ακόμα περισσότερο σε συνάρτηση με το ποσοστό εμβρυικού αίματος που βρέθηκε στο μητρικό αίμα (fetal fraction%).
Συνεπώς γνωρίζουμε πλέον πόσο σημαντικό είναι το ποσοστό του εμβρυικού αίματος που καταγράφεται στο αποτέλεσμα, καθώς και το αρχικό ρίσκο που έχει η έγκυος από την εξέταση της αυχενικής διαφανειας.
Όσο μεγαλύτερο είναι το fetal fraction , τόσο μεγαλύτερη είναι η μείωση του κινδύνου, με τη μέγιστη μείωση να σημειώνεται με fetal fraction >9%.
Είναι δοκιμασία διαλογής και οχι διαγνωστικό τεστ. Συνεπώς στην περίπτωση αυξημένου κινδύνου επιβάλλεται διαγνωστική δοκιμασία (αμνιοπαρακέντηση, CVS) προς επαλήθευση του αποτελέσματος.
Υπό συζήτηση παραμένουν ο καθορισμός ανωμαλιών του φύλου και RATs καθώς εμφανίζονται πολλά ψευδώς θετικά αποτελέσματα, και δεν υπάρχουν τεκμηριωμένες μελέτες και ασφαλής μεθοδολογία.
Επί αποτελέσματος αυξημένου ρίσκου συνιστάται ΠΑΝΤΑ περαιτέρω επιβεβαίωση με επεμβατικό έλεγχο.
Χρειάζεται να γίνουν επιπλέον τεστ / υπερηχογραφήματα;
To cell free DNA test δεν παρέχει πληροφορίες σχετικά με άλλες σπάνιες χρωμοσωμικές ανωμαλίες. Εάν το υπερηχογράφημα στις 11-14 εβδομάδες δείξει αυξημένη μέτρηση αυχενικής διαφάνειας ( περισσότερο από 3.5mm) ή μείζονες δομικές ανωμαλίες στο έμβρυο όπως εξόμφαλο, ολοπροσεγκεφαλία, ανωμαλίες της καρδίας ή μεγακύστη, τότε ο κίνδυνος για ορισμένες σπάνιες χρωμοσωμικές ανωμαλίες γίνεται υψηλός . Σε τέτοιες περιπτώσεις συνιστάται διαγνωστική εξέταση (αμνιοπαρακέντηση, CVS).
Το cell free DNA test δεν παρέχει πληροφορίες σχετικά με δομικές ανωμαλίες του εμβρύου, όπως στην καρδιά ή ανωμαλίες του εγκεφάλου και δισχιδή ράχη ή πληροφορίες σχετικά με την ανάπτυξη του εμβρύου. Ως εκ τούτου είναι σκόπιμο να γίνουν υπερηχογραφήματα στις 12 εβδομάδες, στις 20-22 εβδομάδες για να εξετάσουμε την ανατομία του εμβρύου και στις 32 και 36 εβδομάδες για να αξιολογήσουμε τη εμβρυική ανάπτυξη.


